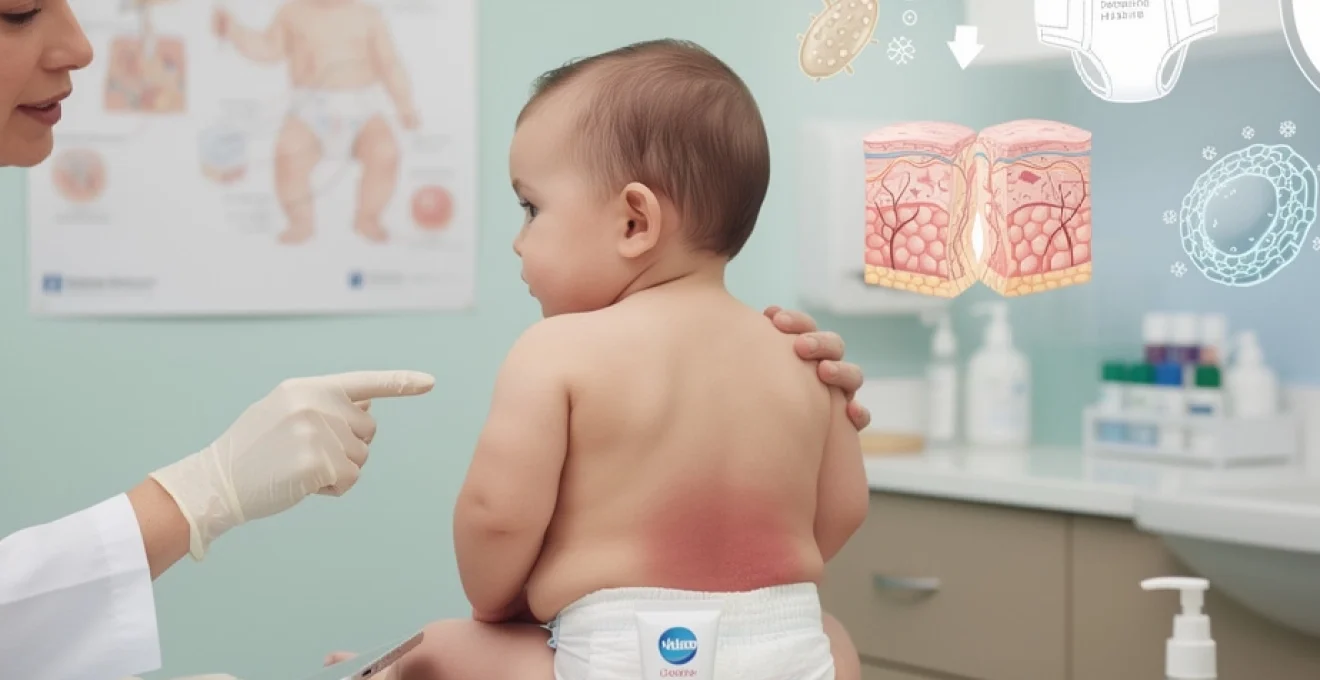
# Érythème fessier chez bébé, causes et solutions efficaces
L’érythème fessier représente l’une des affections dermatologiques les plus courantes chez les nourrissons, touchant près de 50% des bébés entre 3 et 20 mois. Cette inflammation cutanée, bien que généralement bénigne, occasionne des douleurs significatives pour votre enfant et suscite naturellement votre inquiétude en tant que parent. La peau délicate du siège, constamment exposée à l’humidité, aux frottements et aux substances irritantes contenues dans les couches, développe des rougeurs caractéristiques qui nécessitent une prise en charge rapide et adaptée. Comprendre les mécanismes sous-jacents de cette dermite du siège vous permettra d’adopter les gestes préventifs appropriés et d’intervenir efficacement dès l’apparition des premiers signes cliniques.
Dermatite du siège : comprendre la pathologie cutanée du nourrisson
Anatomie et physiologie de l’épiderme fessier chez le nouveau-né
La peau de votre nouveau-né présente des caractéristiques structurelles fondamentalement différentes de celle d’un adulte. L’épiderme du nourrisson mesure approximativement 20% de moins en épaisseur, avec une couche cornée particulièrement fine qui assure une protection limitée contre les agressions extérieures. Cette fragilité s’explique par une maturation incomplète des mécanismes de défense cutanée : la fonction barrière n’atteint son plein développement qu’autour de l’âge de 2 ans. Le film hydrolipidique protecteur reste insuffisamment développé pendant les premiers mois de vie, rendant la peau perméable aux substances irritantes et aux micro-organismes pathogènes.
La zone fessière présente des particularités anatomiques qui accentuent sa vulnérabilité. Les plis cutanés favorisent la rétention d’humidité et créent un environnement occlusif propice à la macération. Le pH cutané du nouveau-né, initialement proche de 7, s’acidifie progressivement pour atteindre les valeurs physiologiques adultes (entre 4,5 et 5,5) vers l’âge de 3 mois. Durant cette période de transition, la peau reste particulièrement sensible aux variations de pH induites par les urines alcalines et les enzymes digestives présentes dans les selles.
Différenciation entre érythème simple et dermatite irritative sévère
L’érythème fessier simple se manifeste par des plaques érythémateuses légèrement rosées, localisées principalement sur les zones convexes en contact direct avec la couche : les fesses, la région pubienne et l’intérieur des cuisses. Les plis inguinaux et interfessiers demeurent généralement épargnés dans cette forme initiale. La peau apparaît chaude au toucher mais reste intègre, sans desquamation ni suintement. Votre bébé manifeste un inconfort modéré, principalement lors des changes, sans perturbation majeure de son comportement général.
La dermatite irritative sévère constitue une évolution défavorable caractérisée par une inflammation intense et étendue. Les lésions prennent un aspect rouge vif à violacé, avec apparition possible d’érosions superficielles, de vésicules ou de bulles. L’atteinte peut s’étendre aux plis cutanés et présenter des bordures bien délimitées avec parfois une collerette desquamative périphérique. Votre enfant exprime une douleur marquée, pleure abondamment durant les changes et peut présenter des troubles du sommeil. Cette forme nécessite
une évaluation médicale rapide afin d’écarter une surinfection bactérienne ou fongique et d’instaurer un traitement adapté. Sans prise en charge, ces lésions profondes peuvent devenir de véritables « brûlures chimiques » douloureuses, comparables à un coup de soleil sévère sur une zone déjà fragile.
Candidose cutanée et surinfection à candida albicans
Lorsque l’érythème fessier persiste au-delà de 3 à 4 jours malgré des soins locaux rigoureux, la surinfection par un champignon, le plus souvent Candida albicans, doit être suspectée. La candidose cutanée se reconnaît à son aspect typique : un fond rouge vif, brillant, bien limité, colonisant volontiers les plis inguinaux et interfessiers, avec des petites lésions satellites en pustules ou en boutons rouges ponctués de blanc. La peau semble « laquée » et très douloureuse au moindre contact, ce qui rend parfois le change particulièrement difficile.
Ce champignon profite de la macération, de la chaleur et d’un microbiote cutané déséquilibré, notamment après une prise d’antibiotiques chez le bébé ou la mère allaitante. Contrairement à l’érythème irritatif simple, la candidose ne régresse pas avec les seules mesures d’hygiène et les crèmes barrières. Un traitement antifongique local spécifique devient alors indispensable, prescrit par le médecin. Il est fréquent d’observer simultanément un muguet buccal (dépôts blanchâtres sur la langue et l’intérieur des joues), ce qui renforce l’hypothèse d’une atteinte à Candida albicans.
Sans prise en charge appropriée, l’infection peut s’étendre à d’autres zones de plis (cou, aisselles, derrière les oreilles, entre les orteils), ce que l’on appelle un intertrigo candidosique. Vous remarquerez parfois que les rougeurs se propagent au-delà de la zone couverte par la couche, ce qui doit vous alerter. En cas de doute entre simple érythème fessier et candidose, mieux vaut consulter rapidement plutôt que de multiplier les produits en automédication, au risque d’irriter davantage la peau de votre enfant.
Dermite séborrhéique versus dermite de contact allergique
La dermite séborrhéique du nourrisson, connue pour provoquer les fameuses « croûtes de lait » sur le cuir chevelu, peut également toucher la zone du siège. Les lésions se présentent sous forme de plaques érythémateuses jaunâtres, recouvertes de squames grasses, parfois malodorantes, mais généralement peu douloureuses. Les plis sont souvent atteints d’emblée et la frontière entre peau saine et peau malade paraît moins nette que dans la dermatite irritative. Ce type de dermite est lié à une hypersécrétion de sébum et à une prolifération de levures du genre Malassezia, plutôt qu’à une simple irritation mécanique ou chimique.
La dermite de contact allergique, elle, correspond à une réaction immunologique vis-à-vis d’un allergène précis, par exemple un composant de la couche, une lotion parfumée, une lessive ou un conservateur contenu dans des lingettes. Elle se manifeste par un érythème bien délimité, parfois oedémateux, avec de fines vésicules et un prurit marqué. Les rougeurs peuvent déborder largement de la zone de contact directe (tour de taille, hanches, bas du ventre), ce qui aide à la différencier de l’érythème irritatif classique. Vous pouvez parfois observer une amélioration nette après le changement de marque de couches ou l’arrêt d’un produit cosmétique récent, ce qui constitue un indice précieux.
Dans les deux cas, l’avis d’un pédiatre ou d’un dermatologue pédiatrique est utile pour confirmer le diagnostic et adapter le traitement. En cas de suspicion d’allergie de contact, un bilan allergologique avec tests épicutanés pourra être envisagé plus tard, lorsque la peau sera cicatrisée et que l’enfant sera un peu plus grand. En attendant, une approche pragmatique consiste à simplifier au maximum la routine de soins : eau tiède, coton, et une crème barrière non parfumée à la composition la plus épurée possible.
Facteurs étiologiques et agents irritants responsables des lésions cutanées
Macération prolongée et occlusion par les couches jetables
L’un des mécanismes centraux de l’érythème fessier reste la macération prolongée de la peau sous la couche. Cette zone forme un véritable « mini climat tropical » : chaleur, humidité, frottements répétés, le tout dans un milieu peu ventilé. Même les couches jetables modernes, ultra-absorbantes, ne suppriment pas totalement le contact de la peau avec l’urine et les selles. Plus la couche reste en place longtemps, plus l’eau ramollit la couche cornée, qui perd sa fonction de barrière et devient perméable aux agents irritants.
Chez certains bébés, la fréquence élevée des selles, notamment en cas de diarrhée, de diversification alimentaire ou de poussée dentaire, aggrave ce phénomène de macération. La peau reste constamment humide, comparable à celle des doigts après un bain prolongé : elle se fripe, devient fragile et se fissure plus facilement. Dans ce contexte, le simple frottement de la couche ou du nettoyage à chaque change suffit à entretenir une inflammation chronique. C’est la raison pour laquelle la fréquence des changes et les périodes « fesses à l’air » jouent un rôle aussi déterminant dans la prévention et la prise en charge de l’érythème fessier.
Ph alcalin des selles et enzymes protéolytiques fécales
Au-delà de l’humidité, la composition chimique des selles et des urines contribue directement à l’irritation. L’urine se décompose au contact des bactéries, libérant de l’ammoniac qui augmente le pH local et rend le milieu plus alcalin. Or, la peau du bébé, encore en cours de maturation, est conçue pour fonctionner de manière optimale dans un environnement légèrement acide. Ce changement de pH favorise à la fois la prolifération microbienne et l’activation d’enzymes digestives agressives pour l’épiderme.
Les selles contiennent en effet des enzymes protéolytiques (protéases) et lipolytiques (lipases) destinées à digérer les protéines et les graisses alimentaires. Lorsque ces enzymes restent en contact prolongé avec la peau, elles attaquent les lipides de la barrière cutanée comme elles le font avec les graisses alimentaires. Imaginez-les comme de minuscules « ciseaux chimiques » qui découpent les briques protectrices de la peau : l’épiderme se fragilise, s’inflamme et devient douloureux. Les selles liquides et acides, fréquentes lors des gastro-entérites ou des traitements antibiotiques, majorent particulièrement ce phénomène irritatif.
Friction mécanique et traumatisme épidermique répété
À ces éléments chimiques s’ajoute un facteur mécanique souvent sous-estimé : la friction. À chaque mouvement de votre bébé, la couche frotte sur la peau, surtout lorsque celle-ci est déjà ramollie par l’humidité. Les zones convexes, comme le haut des cuisses, les fesses et le pubis, subissent une contrainte constante qui provoque microfissures et érosions. Lorsque l’enfant commence à se tenir assis, entre 6 et 12 mois, la pression exercée sur le siège augmente encore, expliquant le pic de fréquence de l’érythème fessier à cet âge.
Les couches trop serrées ou mal ajustées accentuent ce traumatisme épidermique répété. Un élastique comprimant la taille ou les cuisses peut irriter la peau à chaque change. De même, un nettoyage trop vigoureux avec un gant rugueux ou un frottement répété pour éliminer des selles collantes participent à cet effet abrasif. Il est donc essentiel d’adopter des gestes doux, en tamponnant plutôt qu’en frottant, et de vérifier régulièrement le bon ajustement de la couche.
Réactions aux composants chimiques des lingettes et détergents
Enfin, certains produits utilisés au quotidien autour du change peuvent eux-mêmes devenir des facteurs irritants ou allergisants. De nombreuses lingettes contiennent encore des parfums, conservateurs (comme certains parabènes ou libérateurs de formaldéhyde) et tensioactifs susceptibles de fragiliser la barrière cutanée. Même lorsqu’elles sont étiquetées « hypoallergéniques », leur utilisation répétée sur une peau déjà inflammatoire entretient parfois l’érythème fessier au lieu de le calmer.
Les lessives, assouplissants et détachants utilisés pour laver les couches lavables ou les vêtements en contact avec la zone du siège peuvent également jouer un rôle. Des résidus de détergents insuffisamment rincés, des agents blanchissants ou des parfums puissants provoquent des dermites de contact irritatives ou allergiques. Pour limiter ce risque, il est recommandé d’utiliser une lessive douce, sans parfum, en quantité modérée, et de privilégier un rinçage abondant. Lorsque vous observez une aggravation des rougeurs après l’introduction d’un nouveau produit d’hygiène ou d’entretien, il est pertinent de revenir à une routine la plus simple possible pour tester son impact.
Diagnostic différentiel des éruptions fessières du bébé
Psoriasis des langes et plaques érythémato-squameuses
Le psoriasis des langes représente une cause plus rare mais importante d’éruption fessière chez le nourrisson. Contrairement à l’érythème fessier irritatif, les plaques sont souvent bien limitées, d’un rouge franc, recouvertes de fines squames blanchâtres ou argentées. Les plis sont fréquemment atteints, ce qui peut prêter à confusion avec une candidose, mais l’aspect global est plus sec que suintant. La bordure des lésions est nette, comme si on avait dessiné un contour précis autour des plaques, ce qui constitue un signe évocateur.
On retrouve parfois des lésions similaires sur d’autres zones du corps : cuir chevelu, coudes, genoux, ou encore au niveau de l’ombilic. Un terrain familial de psoriasis chez l’un des parents ou des proches renforce la suspicion. Le psoriasis des langes répond mal aux seules crèmes barrières ou antifongiques, ce qui doit vous alerter si l’éruption persiste plusieurs semaines malgré un traitement correct. Dans ces situations, l’évaluation par un dermatologue pédiatrique permet de confirmer le diagnostic et de proposer une prise en charge spécifique, généralement à base de dermocorticoïdes adaptés et de soins émollients intensifs.
Eczéma atopique en zone périnéale
L’eczéma atopique touche environ 15 à 20% des enfants dans les pays industrialisés et peut, plus rarement, se manifester au niveau du siège. Les lésions prennent la forme de plaques rouges sèches, mal limitées, très prurigineuses, avec une peau qui peut devenir épaissie à force de grattage. Contrairement à l’érythème fessier classique, l’eczéma ne se limite pas à la zone couverte par la couche : on retrouve souvent des atteintes sur les joues, le tronc, les plis des coudes ou des genoux.
Un terrain familial d’allergies (asthme, rhinite allergique, eczéma) et une sécheresse cutanée généralisée orientent vers cette hypothèse. Dans ce cas, le contact avec les urines et les selles vient majorer une inflammation cutanée déjà présente, ce qui explique que certains bébés atopiques semblent « faire des fesses rouges » au moindre oubli de change. La prise en charge repose sur une hydratation quotidienne intensive avec des émollients adaptés, l’éviction des produits irritants, et l’utilisation ponctuelle de dermocorticoïdes de faible puissance sur prescription médicale en phase de poussée.
Impétigo bulleux à staphylococcus aureus
L’impétigo bulleux représente une infection bactérienne superficielle de la peau, le plus souvent due à Staphylococcus aureus. Au niveau du siège, il peut compliquer un érythème fessier préexistant, lorsque la barrière cutanée est rompue. Les lésions débutent par de petites bulles remplies d’un liquide clair, qui se rompent ensuite pour laisser place à des érosions rouge vif recouvertes de croûtes jaunâtres, dites « méllicériques » (couleur miel). L’éruption peut s’étendre rapidement et s’accompagner de fièvre ou d’un altération de l’état général.
Cette forme d’éruption nécessite une consultation médicale rapide, car un traitement antibiotique local, voire général, peut être requis selon l’étendue des lésions et l’âge du nourrisson. L’impétigo est contagieux et peut se transmettre aux autres enfants de la fratrie ou de la crèche par contact direct ou via le linge de toilette. Des mesures d’hygiène strictes (lavage des mains, serviettes personnelles, désinfection des surfaces de change) sont alors indispensables pour limiter la propagation de l’infection.
Protocoles thérapeutiques et traitements dermatologiques adaptés
Application de pâtes à l’eau et barrières protectrices à base d’oxyde de zinc
Le socle du traitement de l’érythème fessier repose sur l’utilisation de produits barrières destinés à isoler la peau des agressions externes. Les pâtes à l’eau et crèmes à base d’oxyde de zinc constituent des références éprouvées : elles forment un film protecteur occlusif qui limite le contact avec l’urine et les selles, tout en apaisant rapidement les rougeurs. Selon l’intensité de l’érythème, on privilégie des concentrations en oxyde de zinc variant de 10 à 40%, en couche plus ou moins épaisse.
Pour une efficacité optimale, il est recommandé d’appliquer ces pommades à chaque change, sur une peau propre et parfaitement sèche, sans chercher à retirer systématiquement toute la couche résiduelle entre deux applications. Pensez à recouvrir aussi les plis et les zones de frottement, souvent négligés. Dans les formes débutantes, un simple onguent barrière appliqué de manière préventive peut suffire à faire régresser les rougeurs en 24 à 48 heures. En revanche, si l’érythème fessier se majore malgré un bon usage de ces crèmes, il faut envisager une surinfection ou une autre cause sous-jacente.
Crèmes antifongiques : econazole, kétoconazole et miconazole
En présence d’une candidose cutanée avérée ou fortement suspectée, l’ajout d’un antifongique local est indispensable. Les imidazolés tels que l’éconazole, le kétoconazole ou le miconazole sont fréquemment prescrits en pédiatrie pour traiter ce type de mycose superficielle. Ils agissent en perturbant la membrane cellulaire du champignon, entraînant sa destruction progressive. En pratique, ces crèmes s’appliquent en fine couche, une à deux fois par jour, directement sur les lésions et légèrement au-delà de leurs bordures.
Le traitement doit être poursuivi plusieurs jours après la disparition clinique complète des rougeurs, généralement 7 à 10 jours, afin de limiter les récidives. Il est possible, sur avis médical, de superposer la crème antifongique et une pâte à l’eau riche en oxyde de zinc, en respectant un ordre d’application (d’abord l’antifongique sur la peau nue, puis la barrière protectrice). Vous vous demandez si ces médicaments sont compatibles avec l’allaitement ou l’utilisation de couches lavables ? En règle générale, oui, mais il est important de suivre précisément les recommandations de votre pédiatre ou pharmacien, notamment concernant la quantité de produit et la durée du traitement.
Dermocorticoïdes de classe faible : hydrocortisone à 0,5%
Dans certaines situations d’inflammation intense, douloureuse, ou lorsque l’érythème fessier s’intègre dans un contexte d’eczéma atopique ou de dermatite sévère, l’utilisation courte d’un dermocorticoïde de faible puissance peut être envisagée. L’hydrocortisone à 0,5% est la molécule la plus souvent retenue en première intention chez le nourrisson. Elle permet de diminuer rapidement l’inflammation, l’oedème et les démangeaisons, offrant un soulagement significatif à votre bébé.
Ce type de traitement ne doit jamais être utilisé en automédication dans la zone du siège. Une prescription médicale précise, limitée dans le temps (souvent 3 à 5 jours), est indispensable pour éviter les effets indésirables potentiels : amincissement de la peau, aggravation d’une infection sous-jacente, ou rebond inflammatoire à l’arrêt brutal. L’hydrocortisone s’applique en couche très fine, généralement une fois par jour, avant la crème barrière, en prenant soin de ne pas déborder vers des zones saines. L’objectif est d’utiliser la dose minimale efficace pendant la durée la plus courte possible.
Probiotiques topiques et restauration du microbiome cutané
Les recherches récentes mettent en avant le rôle central du microbiome cutané dans la santé de la peau du nourrisson. Un équilibre harmonieux entre bactéries commensales et agents pathogènes potentiels contribue à renforcer la barrière cutanée et à moduler la réponse immunitaire locale. Lorsque cet écosystème est perturbé par des antibiotiques, des produits irritants ou des inflammations répétées, l’érythème fessier et les infections associées deviennent plus fréquents. C’est dans ce contexte que les probiotiques topiques et certains prébiotiques cutanés suscitent un intérêt croissant.
Concrètement, il s’agit de soins contenant soit des micro-organismes inactivés (postbiotiques), soit des substrats destinés à nourrir les bonnes bactéries de la peau, afin de favoriser une recolonisation protectrice. Bien que leur usage soit encore relativement récent en pédiatrie, des études suggèrent qu’ils pourraient réduire la fréquence et la sévérité des dermites du siège, en complément des mesures classiques (hygiène douce, crèmes barrières). Si vous envisagez ce type de produit, discutez-en avec votre pédiatre ou votre pharmacien, qui vous orientera vers des formules adaptées à la peau très immature du nourrisson et dépourvues de parfums ou conservateurs superflus.
Mesures préventives et hygiène quotidienne optimale
Fréquence des changes et techniques de nettoyage à l’eau tiède
La meilleure « crème » contre l’érythème fessier reste une hygiène adaptée, régulière, mais non agressive. Idéalement, la couche de votre bébé devrait être vérifiée toutes les 2 à 3 heures pendant la journée et changée dès qu’elle est souillée par des selles. On estime qu’un nourrisson nécessite en moyenne 6 à 8 changes par 24 heures, parfois davantage en cas de diarrhée ou de selles très fréquentes. Limiter le temps de contact entre la peau, l’urine et les matières fécales réduit drastiquement le risque d’irritation.
Le nettoyage doit privilégier la simplicité : de l’eau tiède et un coton doux suffisent dans la majorité des cas. En présence de selles, un savon surgras ou un gel lavant sans savon, spécifiquement formulé pour les bébés, peut être utilisé et soigneusement rincé. Pour les petites filles, on nettoie toujours de l’avant vers l’arrière afin de ne pas ramener de germes intestinaux vers la vulve. Pour les garçons, on évite de décalotter de force le prépuce. Les lingettes peuvent dépanner à l’extérieur, mais mieux vaut choisir des références sans alcool, sans parfum, et les réserver aux situations d’exception.
Séchage en tamponnement et période sans couche quotidienne
Après le nettoyage, le séchage est une étape souvent négligée, pourtant essentielle. Plutôt que de frotter, ce qui aggraverait la micro-abrasion de la peau, il est recommandé de tamponner délicatement avec une serviette propre et douce. Insistez particulièrement sur les plis, où l’humidité résiduelle favorise la macération et les mycoses. Vous pouvez, si besoin, laisser la peau sécher quelques minutes à l’air libre avant d’appliquer une crème protectrice.
Instaurer chaque jour une période sans couche, même courte, constitue un excellent moyen de laisser la peau respirer. Quinze à trente minutes de « fesses à l’air », installées sur une serviette absorbante ou une alèse lavable, peuvent déjà faire une réelle différence. Beaucoup de parents profitent d’un moment après le bain, dans une pièce bien chauffée, pour proposer cette pause à leur bébé. Au-delà du bénéfice cutané, cette liberté de mouvement stimule aussi la motricité et la découverte sensorielle de l’enfant.
Sélection de couches hypoallergéniques et respirantes
Le choix de la couche joue un rôle non négligeable dans la prévention de l’érythème fessier. Qu’elles soient jetables ou lavables, il est primordial qu’elles soient suffisamment absorbantes et bien ajustées, sans être trop serrées. Vous devriez pouvoir glisser facilement deux doigts entre la couche et la taille de votre bébé. Les couches dites « respirantes », dont le voile externe laisse passer la vapeur d’eau tout en retenant les liquides, contribuent à limiter la macération.
En cas de rougeurs répétées, n’hésitez pas à tester une autre marque ou un autre modèle : certains bébés réagissent à des composants spécifiques (colles, encres, parfums). Pour les couches lavables, privilégiez des matières absorbantes modernes (bambou, chanvre, microfibres) associées à un voile de protection en micropolaire, et utilisez une lessive hypoallergénique sans adoucissant. Vous vous demandez si une marque « plus naturelle » sera forcément mieux tolérée ? Pas toujours : l’essentiel est d’observer la peau de votre enfant et d’adapter votre choix en fonction de sa réaction individuelle plutôt qu’en suivant uniquement les arguments marketing.
Situations nécessitant une consultation pédiatrique urgente
Malgré des soins rigoureux, certaines situations doivent vous inciter à consulter rapidement un médecin ou un pédiatre. C’est le cas si l’érythème fessier ne montre aucune amélioration après 3 à 4 jours de traitement adapté, ou s’il s’étend brutalement au-delà de la zone du siège. L’apparition de cloques, de suintements importants, de croûtes épaisses jaunâtres ou de petites pustules multiples doit également alerter, car elle évoque une surinfection bactérienne ou mycosique nécessitant un traitement spécifique.
La présence de fièvre, d’une altération de l’état général (bébé très grognon, somnolent, refusant de s’alimenter) ou de saignements au niveau des lésions sont des signes de gravité qui imposent une consultation en urgence. De même, si l’éruption cutanée s’accompagne de petites taches rouges sur tout le corps, de difficultés respiratoires ou de gonflements soudains des lèvres et du visage, il peut s’agir d’une réaction allergique sévère, et une prise en charge immédiate est indispensable. Enfin, lorsque les épisodes d’érythème fessier deviennent très fréquents ou particulièrement sévères, un avis dermatologique spécialisé permettra d’écarter une pathologie sous-jacente (psoriasis, déficit immunitaire, maladie inflammatoire) et d’ajuster au mieux la stratégie thérapeutique pour que votre bébé retrouve rapidement une peau saine et confortable.